COVID-19
Ziekte is meer dan cijfers
John Jacobs, 6 maart 2021.
Wie alleen naar de korte termijn sterftecijfers kijkt, onderschat de impact van COVID-19. Behalve dat sommige mensen overlijden, hebben SARS-2 infecties nadelige gevolgen, vaak ook op lange termijn. Dit zijn getallen die lastig op te tellen zijn. Medici gebruiken daarvoor Quality-Adjusted Life Years (QALYs), waarin verlies van levenskwaliteit en levensduur gecombineerd zijn. Bij de epidemieën van SARS-1 en MERS, maar ook influenza, zit het verlies in QALYs vooral in de sterfte na infectie. Bij SARS-2 lijkt ook langdurige en chronische ziekte een grotere bijdrage te leveren aan het verlies van QALYs.
De levensverwachting van sommige mensen vermindert met tien jaar door ziektes die ze overhielden aan SARS-2. Anderen worden kwetsbaarder voor nieuwe (SARS-2) infecties of ervaren verlies van levenskwaliteit. Nadat ik de sterftecijfers heb besproken, zal ik daarom ook ingaan op langdurige ziekte en blijvende gevolgen van SARS-2. De oorzaak van de ziekte is immunologisch, door een sterke maar ineffectieve afweerreactie tegen het SARS-2 virus.
De levensverwachting van sommige mensen vermindert met tien jaar door ziektes die ze overhielden aan SARS-2. Anderen worden kwetsbaarder voor nieuwe (SARS-2) infecties of ervaren verlies van levenskwaliteit. Nadat ik de sterftecijfers heb besproken, zal ik daarom ook ingaan op langdurige ziekte en blijvende gevolgen van SARS-2. De oorzaak van de ziekte is immunologisch, door een sterke maar ineffectieve afweerreactie tegen het SARS-2 virus.
Sterftecijfer
Het vergelijken van sterfte na virusinfecties gebeurt op grond van de infection-fatality ratio (IFR) die aangeeft welk percentage sterft na infectie. Die informatie is voor veel ziektes niet voorhanden, omdat meestal niet bekend is hoeveel mensen geïnfecteerd zijn. Dan wordt vaak de case-fatality ratio (CFR) berekend, het percentage van de mensen die ziek zijn en overlijden. Voor de meeste virussen geldt dat de meeste mensen niet ziek worden. Dat zien we bij de jaarlijkse griepgolf, waar slechts een klein percentage influenza krijgt. Bij SARS-2 wordt ongeveer de helft ziek, maar erg nauwkeurige data per leeftijdsgroep zijn hier niet van. De CFR ligt daardoor ongeveer dubbel zo hoog als de IFR. Bij influenza is het verschil tussen IFR en CFR nog groter, maar niet exact bekend. Het schatten van een goede IFR voor influenza is dan ook heel lastig.
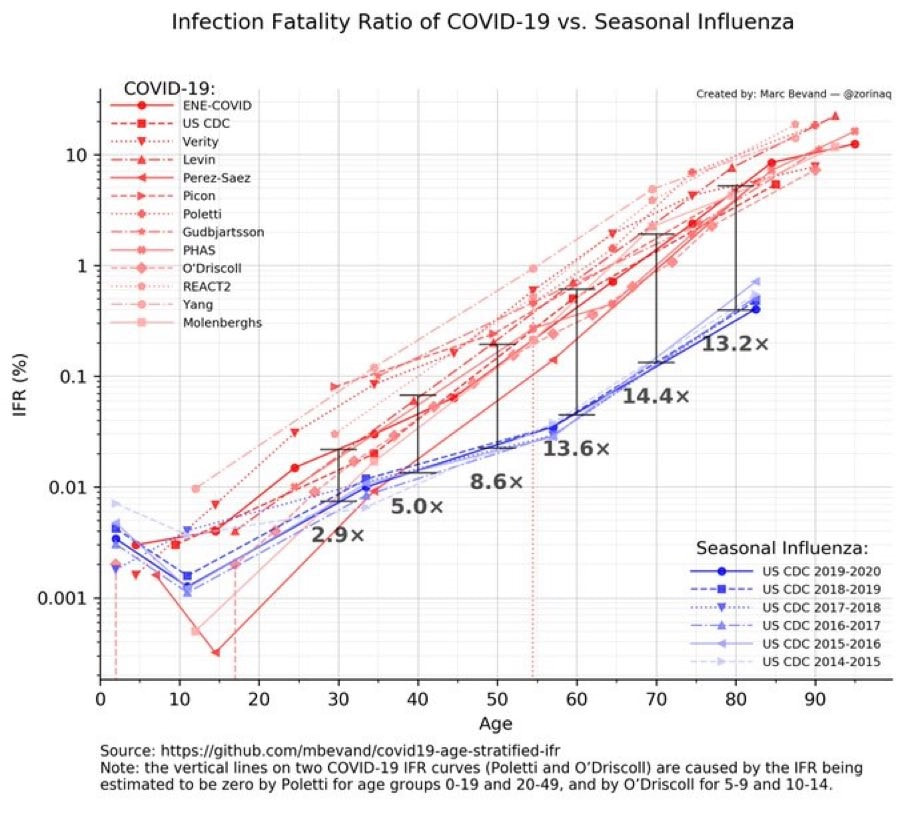
Opvallend is dat veel studies geen data hebben van hoeveel mensen geïnfecteerd worden door influenza, alleen het aantal ziektegevallen is nauwkeurig bekend. Waar de IFR wel berekend kan worden, is COVID-19 gemiddeld ruim 10x zo dodelijk als influenza, met verschillen tussen leeftijdsgroepen (Figuur 1). Stel dat ongeveer 50% met influenza besmet wordt tijdens een epidemie, hetgeen past bij de geschatte groepsimmuniteit - dan zou de IFR van een serieuze grieepidemie influenza een factor 25 lager zijn. Dan volgt dat SARS-2 250 keer zo dodelijk is dan influenza.
Opvallend is dat veel studies geen data hebben van hoeveel mensen geïnfecteerd worden door influenza, alleen het aantal ziektegevallen is nauwkeurig bekend. Waar de IFR wel berekend kan worden, is COVID-19 gemiddeld ruim 10x zo dodelijk als influenza, met verschillen tussen leeftijdsgroepen (Figuur 1). Stel dat ongeveer 50% met influenza besmet wordt tijdens een epidemie, hetgeen past bij de geschatte groepsimmuniteit - dan zou de IFR van een serieuze grieepidemie influenza een factor 25 lager zijn. Dan volgt dat SARS-2 250 keer zo dodelijk is dan influenza.
Figuur 1. IFR van COVID-19 vergeleken met influenza.
Bij de IFR van influenza wordt uitgegaan van een laag besmettingspercentage in de bevolking, waardoor de IFR mogelijk een factor 5 tot 50 te hoog is.
Bij de IFR van influenza wordt uitgegaan van een laag besmettingspercentage in de bevolking, waardoor de IFR mogelijk een factor 5 tot 50 te hoog is.
Relatieve risico’s
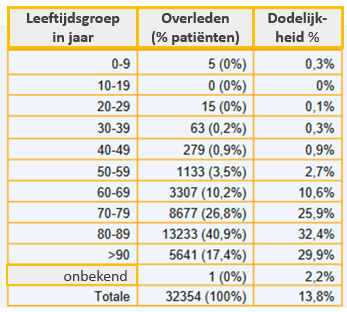
Leeftijd is een belangrijke voorspellende factor in het risico op overlijden na infectie. Infectie met influenza kent een factor 100 verschil tussen jong en oud, verdeeld in een factor 10 tussen 20 en 55 en tussen 55 en 80. COVID-19 heeft een factor 1000 tussen jong en oud: factor 10 tussen 15 en 40, 40 en 60, 60 en 80 jaar. De kans om aan COVID-19 te sterven is voor 30-jarige 3 zo hoog is en voor 60’plussers 14 keer zo hoog dan bij influenza. Voor jonge kinderen waren de risico’s om te overlijden vergelijkbaar. Met de nieuwe varianten zien we een verschuiving naar jonge patiënten op de IC en ook meer zieke kinderen. In Nederland lag de gemiddelde IFR net boven 0.9% in de eerste golf en net onder 0,9% in de tweede golf.* Het iets lagere sterftepercentage ligt niet aan verbetering van de therapie, maar vooral aan kwetsbare mensen die zichzelf in quarantaine houden. In Duitsland ligt de IFR op 1,1%. In sommige bevolkingsgroepen kan de IFR hoger of lager zijn.
Andere belangrijke risicofactoren voor overlijden door COVID-19 zijn onbehandelde diabetes, hart- en vaatziekte, en overgewicht. Mannen hebben een groter risico dan vrouwen, mogelijk omdat hun afweersysteem gemiddeld genomen sterker reageert. Ook genetische ‘defecten’, zoals verminderde aanmaak van type 1 interferon dat normaal niet wordt opgemerkt, is een belangrijke risicoverhogende factor. Ogenschijnlijk gezonde jonge mensen die minder type 1 interferon aanmaken kunnen overlijden door SARS-2. Het is dus niet zo dat iedereen weet dat hij of zij een verhoogd risico loopt.
* De oversterfte in de 2e golf is bijna 9.000 mensen, samen met de ruim 10.000 doden uit de eerste golf is dat 19.000 doden. Volgens Sanquin is 13% van de 17,15 miljoen Nederlanders geïnfecteerd. Dit geeft een IFR van 0,88%.
Andere belangrijke risicofactoren voor overlijden door COVID-19 zijn onbehandelde diabetes, hart- en vaatziekte, en overgewicht. Mannen hebben een groter risico dan vrouwen, mogelijk omdat hun afweersysteem gemiddeld genomen sterker reageert. Ook genetische ‘defecten’, zoals verminderde aanmaak van type 1 interferon dat normaal niet wordt opgemerkt, is een belangrijke risicoverhogende factor. Ogenschijnlijk gezonde jonge mensen die minder type 1 interferon aanmaken kunnen overlijden door SARS-2. Het is dus niet zo dat iedereen weet dat hij of zij een verhoogd risico loopt.
* De oversterfte in de 2e golf is bijna 9.000 mensen, samen met de ruim 10.000 doden uit de eerste golf is dat 19.000 doden. Volgens Sanquin is 13% van de 17,15 miljoen Nederlanders geïnfecteerd. Dit geeft een IFR van 0,88%.
Infectie
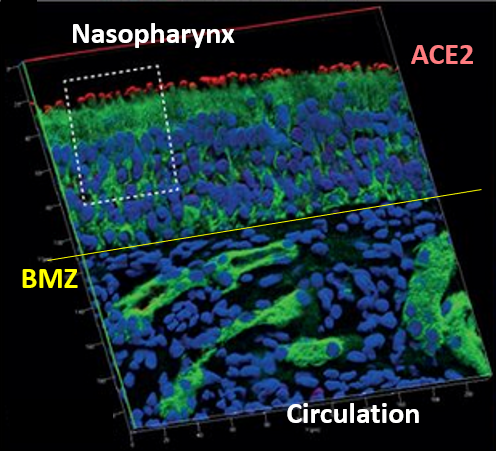
Zoals bij veel luchtweginfecties begint het ziek worden bij SARS-2 door de afweerreactie tegen het virus. Niet iedereen wordt ziek na infectie, alleen mensen die het virus niet efficiënt opruimen worden ziek door hun afweerreactie. Bij SARS-2 is dat ongeveer de helft van de geïnfecteerde mensen. Behalve dat het virus zich van de ene weefsel naar de andere verspreidt, zijn de meeste ziekteverschijnselen onafhankelijk van elkaar. Het virus infecteert vooral cellen met ACE2. Deze zitten in bijna elk orgaan, inclusief de longen, de hersenen, de darmen en gladde spieren rond iets grotere bloedvaten, en regelen de bloedtoevoer voor organen. De concentratie is hoger in het neusepitheel dan in de longen en de hoogste concentratie zit aan de neusholtezijde van dit epitheel, afgescheiden van de bloedcirculatie door het basaal membraan (Figuur 2). In het neusepitheel komen ook zenuwuitlopers die verbindingen met de hersenen hebben, maar deze hebben geen ACE2. Toch denken sommige onderzoekers dat het SARS-2 virus ook via deze route in de hersenen kan komen, maar ook andere routes zijn mogelijk.
Het virus infecteert eerst de neus en mondholte (Figuur 3). Het verlies van reuk bij 85% van de mensen met klachten is het eerste specifieke symptoom van een SARS-2 infectie. Het virus kan zich door lokale vermenigvuldiging in de neusholte verspreiden naar andere mensen. De geïnfecteerde mensen zijn nog presymptomatisch en de infectie is nog afgeschermd van de circulatie. De algemene (innate) afweer kan door onder andere type 1 interferon het virus verslaan waardoor mensen niet ziek worden, en kan het virus zonder klachten opruimen. Zoals bij andere luchtwegvirussen wordt het meeste virus geproduceerd in mensen voordat ze ziek worden en de eerste dagen van ziekte. In deze fase zijn alle mensen zonder klachten, dus asymptomatisch. Sommige geïnfecteerde mensen krijgen later klachten en waren dus presymptomatisch, andere krijgen nooit klachten en zijn dus echt asymptomatisch.
Vanuit de bovenste luchtwegen kan het virus zich verspreiden naar het maagdarmstelsel en de longen. Dan wordt het specifieke afweersysteem aangezet en ontstaat koorts en een heftige longontsteking, Severe Acute Respiratory Syndrom (SARS). De samenstelling van de darmflora kan wijzigen met minder onschuldige bacteriën en meer ziekteverwekkers.
Het virus kan zich vanuit de longen en/of de darmen verspreiden naar de bloedsomloop (circulatie). Via de circulatie kan het virus schade veroorzaken in alle organen, door infectie, trombose en algemene ontstekingsmechanismes zoals hoge koorts. Het kan zo in de hersenen, lever, nieren en alvleesklier komen, maar ook kan in verschillende organen weefselschade ontstaan. In de hersenen kan dit het denkvermogen en de concentratie aantasten (brain fog). In de alvleesklier kunnen insuline-producerende cellen vernietigd worden waardoor diabetes ontstaat. SARS-2 infectie kan leiden tot verhoogde leverenzymen en ook tot nierfalen.
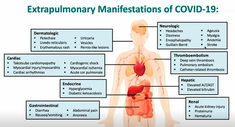
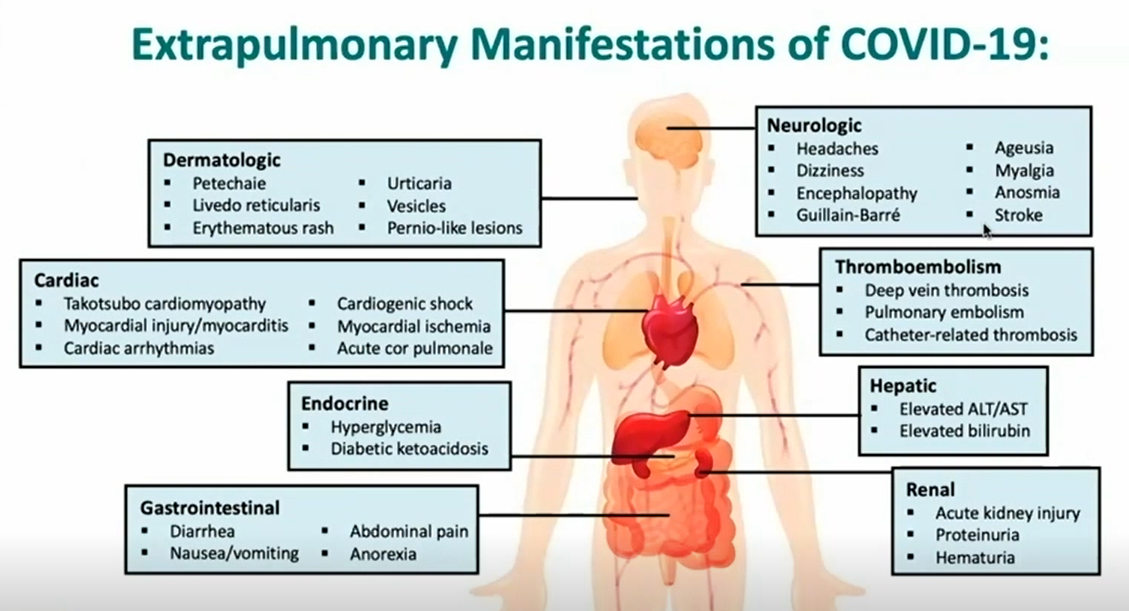
Corona-infecties beperken zich vaak tot de luchtwegen, maar niet altijd. Bij SARS-2 hebben veel mensen klachten elders in het lichaam, zoals in verschillende orgaansystemen, waaronder het maagdarmstelsel, de circulatie, het hart, de nieren, de lever, de alvleesklier, de hersenen en de huid (Figuur 4).
Het virus infecteert eerst de neus en mondholte (Figuur 3). Het verlies van reuk bij 85% van de mensen met klachten is het eerste specifieke symptoom van een SARS-2 infectie. Het virus kan zich door lokale vermenigvuldiging in de neusholte verspreiden naar andere mensen. De geïnfecteerde mensen zijn nog presymptomatisch en de infectie is nog afgeschermd van de circulatie. De algemene (innate) afweer kan door onder andere type 1 interferon het virus verslaan waardoor mensen niet ziek worden, en kan het virus zonder klachten opruimen. Zoals bij andere luchtwegvirussen wordt het meeste virus geproduceerd in mensen voordat ze ziek worden en de eerste dagen van ziekte. In deze fase zijn alle mensen zonder klachten, dus asymptomatisch. Sommige geïnfecteerde mensen krijgen later klachten en waren dus presymptomatisch, andere krijgen nooit klachten en zijn dus echt asymptomatisch.
Vanuit de bovenste luchtwegen kan het virus zich verspreiden naar het maagdarmstelsel en de longen. Dan wordt het specifieke afweersysteem aangezet en ontstaat koorts en een heftige longontsteking, Severe Acute Respiratory Syndrom (SARS). De samenstelling van de darmflora kan wijzigen met minder onschuldige bacteriën en meer ziekteverwekkers.
Het virus kan zich vanuit de longen en/of de darmen verspreiden naar de bloedsomloop (circulatie). Via de circulatie kan het virus schade veroorzaken in alle organen, door infectie, trombose en algemene ontstekingsmechanismes zoals hoge koorts. Het kan zo in de hersenen, lever, nieren en alvleesklier komen, maar ook kan in verschillende organen weefselschade ontstaan. In de hersenen kan dit het denkvermogen en de concentratie aantasten (brain fog). In de alvleesklier kunnen insuline-producerende cellen vernietigd worden waardoor diabetes ontstaat. SARS-2 infectie kan leiden tot verhoogde leverenzymen en ook tot nierfalen.
Corona-infecties beperken zich vaak tot de luchtwegen, maar niet altijd. Bij SARS-2 hebben veel mensen klachten elders in het lichaam, zoals in verschillende orgaansystemen, waaronder het maagdarmstelsel, de circulatie, het hart, de nieren, de lever, de alvleesklier, de hersenen en de huid (Figuur 4).
Figuur 2. ACE2 lokalisatie in de neusholte.
BMZ is basaal membraan zone
BMZ is basaal membraan zone
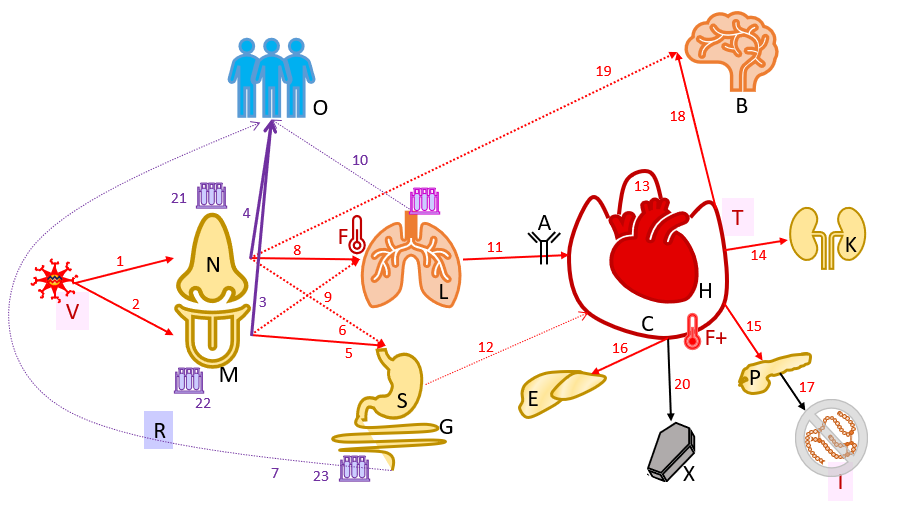
Figuur 3. SARS-2 infectie.
Rode lijnen geven de verspreiding van het virus weer, Groene lijnen detectie, zwarte lijnen overige processen. Stippellijnen zijn mogelijke routes die zeldzaam gebruikt worden. B= Hersenen; C = bloed Circulatie; E=Lever, F=koorts, F+ = hoge koorts, G = Darmstelsel; H = Hart; I = Insuline; K = Nieren; L=Longen; M=Mondholte; N=Neus; O = andere mensen, P=alvleesklier; R=RT-CPR (RNA-detectie); S=Maag; T=Trombose; V=SARS-2 virus.
SARS-2 [V] infecteert het epitheel van (1) de neus [N] en (2) de mond [M]. Dit (3,4) zijn waarschijnlijk de belangrijkste routes voor het infecteren van andere mensen en begint al voordat iemand klachten heeft. Ook wordt vanuit (5) de mond en (6) de neus het maagdarmstelsel [S, G] geïnfecteerd. In theorie zou (7) de ontlasting een bron van besmetting voor andere mensen [O] kunnen zijn. Vanuit de neus en de keel worden (8,9) de longen geïnfecteerd, de longziekte kan leiden tot (F) koorts. Ook zou het virus uit de longen[L] (10) anderen kunnen besmetten. Waarschijnlijk vanuit (11) de longen, maar vanuit (12) het maagdarmstelsel is het mogelijk dat het virus in de circulatie [C] komt. Dit is het tijdstip wanneer bij een normale infectie de antistofreactie op gang komt. Via de circulatie kunnen het (13) hart [H], (14) de nieren [K], (15) de alvleesklier [P], (16) de lever {E] worden geïnfecteerd. In al deze organen kan schade ontstaan, in de alvleesklier (17) kan dit leiden tot diabetes [I]. Ook kan vanuit de circulatie (18) of mogelijk direct vanuit zenuwen in de neus (19) de hersenen [B], worden geïnfecteerd. De heftige immuunreactie tegen SARS-2 leidt tot een verhoging van de koorts [F+] en trombose [F], dat laatste met mogelijke schade in alle organen. Bij (20) een kleine groep tot de dood [X]. Het virus kan op verschillende tijdstippen worden geïsoleerd uit (21) de neus, (22) de mondholte, en (23) de ontlasting.
Rode lijnen geven de verspreiding van het virus weer, Groene lijnen detectie, zwarte lijnen overige processen. Stippellijnen zijn mogelijke routes die zeldzaam gebruikt worden. B= Hersenen; C = bloed Circulatie; E=Lever, F=koorts, F+ = hoge koorts, G = Darmstelsel; H = Hart; I = Insuline; K = Nieren; L=Longen; M=Mondholte; N=Neus; O = andere mensen, P=alvleesklier; R=RT-CPR (RNA-detectie); S=Maag; T=Trombose; V=SARS-2 virus.
SARS-2 [V] infecteert het epitheel van (1) de neus [N] en (2) de mond [M]. Dit (3,4) zijn waarschijnlijk de belangrijkste routes voor het infecteren van andere mensen en begint al voordat iemand klachten heeft. Ook wordt vanuit (5) de mond en (6) de neus het maagdarmstelsel [S, G] geïnfecteerd. In theorie zou (7) de ontlasting een bron van besmetting voor andere mensen [O] kunnen zijn. Vanuit de neus en de keel worden (8,9) de longen geïnfecteerd, de longziekte kan leiden tot (F) koorts. Ook zou het virus uit de longen[L] (10) anderen kunnen besmetten. Waarschijnlijk vanuit (11) de longen, maar vanuit (12) het maagdarmstelsel is het mogelijk dat het virus in de circulatie [C] komt. Dit is het tijdstip wanneer bij een normale infectie de antistofreactie op gang komt. Via de circulatie kunnen het (13) hart [H], (14) de nieren [K], (15) de alvleesklier [P], (16) de lever {E] worden geïnfecteerd. In al deze organen kan schade ontstaan, in de alvleesklier (17) kan dit leiden tot diabetes [I]. Ook kan vanuit de circulatie (18) of mogelijk direct vanuit zenuwen in de neus (19) de hersenen [B], worden geïnfecteerd. De heftige immuunreactie tegen SARS-2 leidt tot een verhoging van de koorts [F+] en trombose [F], dat laatste met mogelijke schade in alle organen. Bij (20) een kleine groep tot de dood [X]. Het virus kan op verschillende tijdstippen worden geïsoleerd uit (21) de neus, (22) de mondholte, en (23) de ontlasting.
Figuur 4. SARS-2 klachten buiten de longen
Einde acute fase
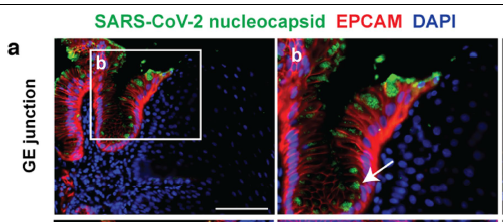
Het virus wordt meestal het eerst geklaard in de hoge luchtwegen en daarna in de longen. Dat betekent dat de routine RT-PCR test meestal niet of nauwelijks virus meer aantoont, maar dat dieper in de patiënt zich nog virus bevindt. Het is onwaarschijnlijk dat mensen met een negatieve of extreem lage RT-PCR besmettelijk zijn. Wel geldt dat deze mensen vaak nog niet beter zijn. Na de klaring van het virus in de longen, volgt een herstelproces in de longen dat lang kan duren. Niet zelden verergeren longklachten zich in de maanden na infectie. In sommige mensen blijft het virus nog lang aanwezig in de darmen. Het terugkomen van hetzelfde SARS-2 virus in de luchtwegen suggereert dat het virus elders in het lichaam persistent is. Recent onderzoek toont virusdeeltjes in de darmen aan, drie maanden na het begin van de infectie (Figuur 5). In de herstelfase kunnen de klachten door COVID-19 nog toenemen (zie “Nabrander”).
Figuur 5. Virusdeeltjes (groen) in het darmepitheel, drie maanden na het begin van de infectie in ‘genezen’ COVID-19 patiënten.
Longziekte
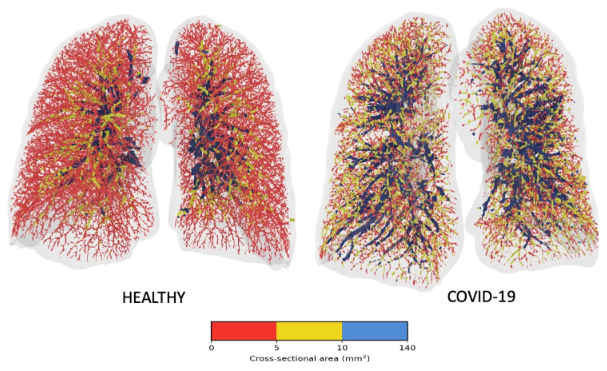
Medisch wetenschappers vroegen zich af waarom mensen met een relatief beperkte longontsteking, toch zo weinig zuurstof in het bloed hadden. In de longen zit het ACE2 molecuul vooral op de kleine bloedvaten omdat het betrokken is bij de zuurstofopname vanuit de longen in het bloed. Het virus infecteert niet de een volledig lob van de longen, maar juist de cellen rond de kleine bloedvaten zorgen voor de zuurstofopname. Het gevolg is dat het virus met beperkte schade in de longen een maximaal effect heeft op de zuurstofopname, veel meer dat menig andere ziekte (Figuur 6). Dit heeft ook gevolgen voor het herstel na de longziekte: het duurt langer voordat deze cellen hersteld zijn waardoor ex-acute COVID-19 patiënten nog lang longklachten, lage zuurstofsaturatie en vermoeidheid kunnen houden.
Figuur 6. Beeld van de longen bij gezonde controle en COVID-19.
Vooral de kleine bloedvaten (rood) zijn aangetast, terwijl de middelgrote (geel) en grote bloedvaten (blauw) gewoon functioneren.
Vooral de kleine bloedvaten (rood) zijn aangetast, terwijl de middelgrote (geel) en grote bloedvaten (blauw) gewoon functioneren.
Hersenen
Meer dan een derde van de SARS-2 geïnfecteerde mensen ontwikkelt neurologische klachten. Dat is ongekend hoog voor een coronavirus. Het mechanisme hiervan is niet duidelijk. Mogelijkheden zijn:
De hersenziekte leidt tot verschillende klachten:
- Virusinfectie van de hersenen
- Infectie van zenuwcellen elders in het lichaam
- Trombose in de hersenen door sepsis-achtige ontsteking
- Neerslag van immuuncomplexen
- Aspecifieke immuun activatie
- Auto--immuunziekte
De hersenziekte leidt tot verschillende klachten:
- Angst
- Vergeetachtigheid/dementie
- Stemmingswisselingen/psychiatrische klachten
- Vermoeidheid
- Verlies reuk en smaak
- Evenwichtsproblemen
- Ernstige neurologische complicaties, zoals bij een 37-jarige.
Onopvallende klachten
Ongeveer de helft van de geïnfecteerde mensen merkt niet op dat ze corona hebben. Dat betekent niet dat ze geen klachten ontwikkelen. De klachten zijn echter zeer verschillend tussen verschillende mensen. Het is vooralsnog onduidelijk waarom verschillende mensen totaal andere klachten kunnen krijgen van hetzelfde virus. Opvallend is dat rapporten van buiten China meer klachten geven dan de vroege rapporten uit China. Een verklaring is dat het virus gemuteerd is tot varianten die langer blijven in de gastheer om zo meer mensen te kunnen infecteren.
Hartcellen kunnen worden geïnfecteerd waardoor iemand hartpatiënt wordt. Schade in het hart is aangetoond bij verschillende groepen mensen, inclusief jonge atleten, maar veel onderzoek is kwalitatief ondermaats om zekerheid te geven. Toch geven deze studies belangrijke indicaties van wat de (blijvende) gevolgen van COVID-19 kunnen zijn. Vaatontstekingen en veel kleinere infarcten beschadigen verschillende organen. De beschadiging van longen en/of ACE-2 cellen - de zuurstofdetectors - kan leiden tot langdurig verlaagd zuurstof in de bloedcirculatie, waardoor ex-acute patiënten aanzienlijk minder fit zijn.
In de nieren worden allerlei ontstekingsreacties en immuuncomplexen gezien die tot chronische klachten kunnen leiden. In een studie hadden ruim 1.000 patiënten een niertransplantatie nodig.
In de alvleesklier kan SARS-2 infectie van de eilandjes van Langerhans leiden tot diabetes (suikerziekte). Deze insuline producerende cellen hebben ACE2 en zijn dus gevoelig voor het SARS-2 virus als dat in de circulatie komt. Een schatting is dat het aantal nieuwe gevallen van diabetes door de SARS-2 epidemie ongeveer 80% hoger ligt. Behalve bij diabetes, heeft SARS-2 infectie geen duidelijke correlatie met het ontstaan van auto-immuunziektes. Een aantal auto-immuunziektes en reuma kunnen door de ontstekingsklachten (tijdelijk) worden verergerd.
SARS-2 kan de darmflora overhoopgooien, waardoor het aantal commensalen (goede bacteriën) afneemt en het aantal pathogenen (ziekmakende bacteriën) toeneemt. Ook kan de doorlaatbaarheid van het darmepitheel verhoogd worden, waardoor irritatie ontstaat en men kwetsbaarder wordt voor infecties. De gerapporteerde klachten diarree (een op de 6 of 5), misselijkheid en braken (1 op de 7) zijn dan ook goed te verklaren. Voor verlies van de eetlust speelt waarschijnlijk de combinatie darmirritatie en verlies van geur en smaak. Ongeveer de helft van de patiënten scheidt virus uit in de ontlasting nadat de luchtwegziekte voorbij is, soms wel tot 5 weken later. Bij een sommige patiënten gaat het om hoge concentraties waardoor mogelijke besmetting via de fecale-orale route waarschijnlijk wordt.
De ontstekingsreactie kan lokaal de ACE2 receptor induceren, waardoor de ziekte in een zichzelf versterkende cirkel kan komen.
Hartcellen kunnen worden geïnfecteerd waardoor iemand hartpatiënt wordt. Schade in het hart is aangetoond bij verschillende groepen mensen, inclusief jonge atleten, maar veel onderzoek is kwalitatief ondermaats om zekerheid te geven. Toch geven deze studies belangrijke indicaties van wat de (blijvende) gevolgen van COVID-19 kunnen zijn. Vaatontstekingen en veel kleinere infarcten beschadigen verschillende organen. De beschadiging van longen en/of ACE-2 cellen - de zuurstofdetectors - kan leiden tot langdurig verlaagd zuurstof in de bloedcirculatie, waardoor ex-acute patiënten aanzienlijk minder fit zijn.
In de nieren worden allerlei ontstekingsreacties en immuuncomplexen gezien die tot chronische klachten kunnen leiden. In een studie hadden ruim 1.000 patiënten een niertransplantatie nodig.
In de alvleesklier kan SARS-2 infectie van de eilandjes van Langerhans leiden tot diabetes (suikerziekte). Deze insuline producerende cellen hebben ACE2 en zijn dus gevoelig voor het SARS-2 virus als dat in de circulatie komt. Een schatting is dat het aantal nieuwe gevallen van diabetes door de SARS-2 epidemie ongeveer 80% hoger ligt. Behalve bij diabetes, heeft SARS-2 infectie geen duidelijke correlatie met het ontstaan van auto-immuunziektes. Een aantal auto-immuunziektes en reuma kunnen door de ontstekingsklachten (tijdelijk) worden verergerd.
SARS-2 kan de darmflora overhoopgooien, waardoor het aantal commensalen (goede bacteriën) afneemt en het aantal pathogenen (ziekmakende bacteriën) toeneemt. Ook kan de doorlaatbaarheid van het darmepitheel verhoogd worden, waardoor irritatie ontstaat en men kwetsbaarder wordt voor infecties. De gerapporteerde klachten diarree (een op de 6 of 5), misselijkheid en braken (1 op de 7) zijn dan ook goed te verklaren. Voor verlies van de eetlust speelt waarschijnlijk de combinatie darmirritatie en verlies van geur en smaak. Ongeveer de helft van de patiënten scheidt virus uit in de ontlasting nadat de luchtwegziekte voorbij is, soms wel tot 5 weken later. Bij een sommige patiënten gaat het om hoge concentraties waardoor mogelijke besmetting via de fecale-orale route waarschijnlijk wordt.
De ontstekingsreactie kan lokaal de ACE2 receptor induceren, waardoor de ziekte in een zichzelf versterkende cirkel kan komen.
Nabrander: long covid.
Begin juni 2020 kwam uit Italië het bericht dat vijf van de zes opgenomen patiënten twee maanden na het begin nog klachten had, en meer dan de helft had drie of meer klachten. Veel voorkomende symptomen zijn hoesten, koorts, kortademigheid, gewrichtspijn, vermoeidheid, darmklachten, verlies geur en smaak. Inmiddels zijn er Tienduizenden casussen van ‘longhaulers’ in Nederland, inclusief een 22-jarige met acht maanden long-covid. De gemiddelde ziekte duur bij COVID-19 is 8 weken (55 dagen), maar bij 10% is dat meer dan 200 dagen.
Langdurige covid heet in de Engelstalige literatuur long-covid, covid langhaulers en post-acute COVID symptoms (PASC). Na drie maanden is een derde deel onvoldoende hersteld om weer gewoon te werken. In de eerste fase zaten daar veel Britse artsen tussen. Terwijl leeftijd een zeer grote risicofactor is voor sterfte door COVID-19 is dat minder sterk bij langdurige covid. Ook veel jonge mensen krijgen long-covid.
Een voorlopige typering van long-covid laat zien hoe divers dit beeld is:
· Sommigen zijn na 4, 8 en 12 weken nog niet hersteld zijn van de infectie
· Sommigen hebben complicaties en orgaanschade na infectie.
· Sommigen worden opnieuw opgenomen in het ziekenhuis na eerder ontslagen te zijn.
· Sommigen zijn (tijdelijk?) arbeidsongeschikt door long-covid en/of COVID-19 complicaties
Ruim een derde tot ruim de helft van de COVID-19 patiënten herstelt niet binnen drie weken, terwijl 90% van de grieppatiënten hersteld is na twee weken. Artsen hebben geen moeite om hier voorbeelden van gezonde 20’ers en 30’ers aan te leveren. Anders dan bij MERS, SARS-1, influenza en de veel andere virusinfecties, wordt een grote groep van mensen chronisch ziek. Nieuwe chronische klachten kunnen zelfs één tot zes maanden na afloop van een SARS-2 infectie ontstaan, ook bij mensen die geen klachten van de SARS-2 infectie hadden. Omdat de ziekte zo recent is, hebben we geen opvolging van een of meerdere jaren.
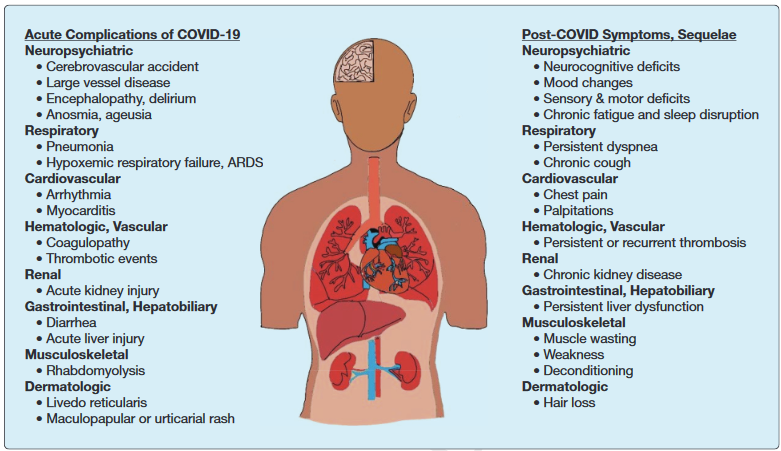
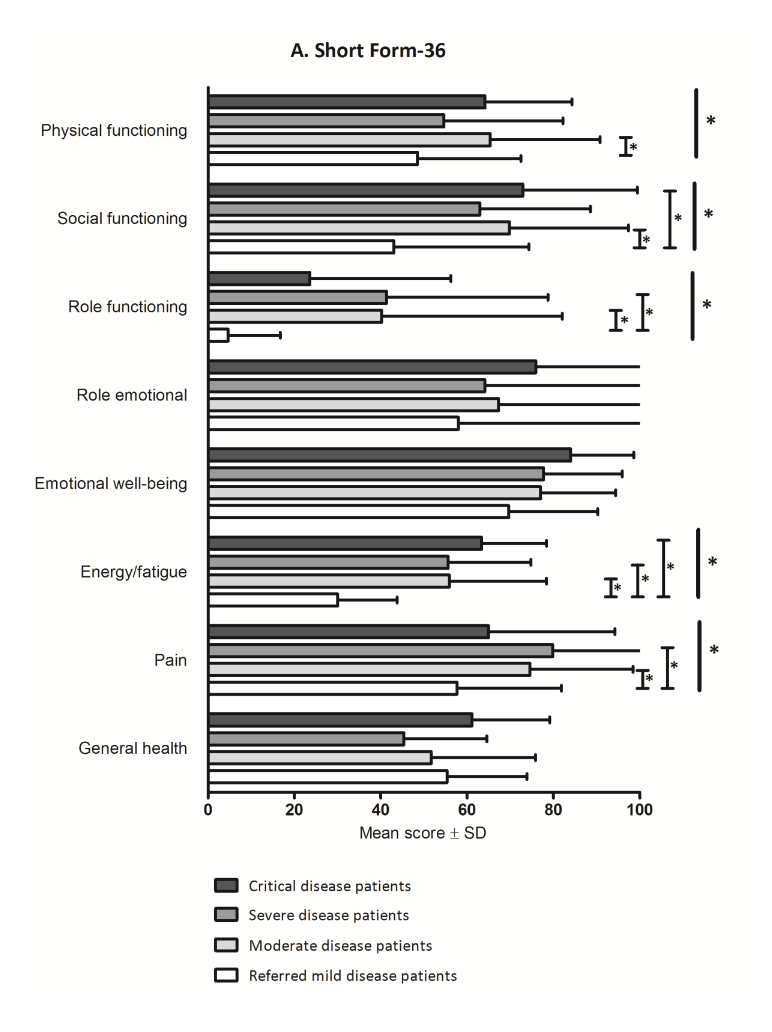
Langetermijneffecten van SARS-2 worden vooral gezien in de hart- en vaatziektes, de longen en de hersenen. Klachten na twee drie maanden zijn droge hoest, vermoeidheid (vooral extreme vermoeidheid de dag na een inspanning), kortademigheid, pijn op de borst en lage zuurstofgehalte in bloed en soms ontstaan nieuwe (bacteriële) longontstekingen. Ook hebben mensen hoofdpijn, concentratieproblemen, vergeetachtigheid, duizeligheid, angst, depressies en Post-Traumatic Stress Disorder (PTSD). De meeste andere klachten komen minder vaak voor maar zijn wel degelijk relevant. Veel van deze mensen zijn niet meer in staat te werken. Een aantal van deze klachten is bekend van het post-IC syndroom. Dit syndroom is bekend van mensen die op de IC lagen met een ernstige bacteriële longontsteking - acuut respiratory distress syndrome (ARDS). Meer dan de helft van deze IC-patiënten rapporteren na drie en twaalf maanden nieuwe klachten, waaronder klachten als ademnood en droge hoest (Figuur 7).
Langdurige covid heet in de Engelstalige literatuur long-covid, covid langhaulers en post-acute COVID symptoms (PASC). Na drie maanden is een derde deel onvoldoende hersteld om weer gewoon te werken. In de eerste fase zaten daar veel Britse artsen tussen. Terwijl leeftijd een zeer grote risicofactor is voor sterfte door COVID-19 is dat minder sterk bij langdurige covid. Ook veel jonge mensen krijgen long-covid.
Een voorlopige typering van long-covid laat zien hoe divers dit beeld is:
· Sommigen zijn na 4, 8 en 12 weken nog niet hersteld zijn van de infectie
· Sommigen hebben complicaties en orgaanschade na infectie.
· Sommigen worden opnieuw opgenomen in het ziekenhuis na eerder ontslagen te zijn.
· Sommigen zijn (tijdelijk?) arbeidsongeschikt door long-covid en/of COVID-19 complicaties
Ruim een derde tot ruim de helft van de COVID-19 patiënten herstelt niet binnen drie weken, terwijl 90% van de grieppatiënten hersteld is na twee weken. Artsen hebben geen moeite om hier voorbeelden van gezonde 20’ers en 30’ers aan te leveren. Anders dan bij MERS, SARS-1, influenza en de veel andere virusinfecties, wordt een grote groep van mensen chronisch ziek. Nieuwe chronische klachten kunnen zelfs één tot zes maanden na afloop van een SARS-2 infectie ontstaan, ook bij mensen die geen klachten van de SARS-2 infectie hadden. Omdat de ziekte zo recent is, hebben we geen opvolging van een of meerdere jaren.
Langetermijneffecten van SARS-2 worden vooral gezien in de hart- en vaatziektes, de longen en de hersenen. Klachten na twee drie maanden zijn droge hoest, vermoeidheid (vooral extreme vermoeidheid de dag na een inspanning), kortademigheid, pijn op de borst en lage zuurstofgehalte in bloed en soms ontstaan nieuwe (bacteriële) longontstekingen. Ook hebben mensen hoofdpijn, concentratieproblemen, vergeetachtigheid, duizeligheid, angst, depressies en Post-Traumatic Stress Disorder (PTSD). De meeste andere klachten komen minder vaak voor maar zijn wel degelijk relevant. Veel van deze mensen zijn niet meer in staat te werken. Een aantal van deze klachten is bekend van het post-IC syndroom. Dit syndroom is bekend van mensen die op de IC lagen met een ernstige bacteriële longontsteking - acuut respiratory distress syndrome (ARDS). Meer dan de helft van deze IC-patiënten rapporteren na drie en twaalf maanden nieuwe klachten, waaronder klachten als ademnood en droge hoest (Figuur 7).
Figuur 7. Klachten bij acuut en na acuut COVID.
Opvallende klachten
Een belangrijk verschil met het post-IC syndroom is dat niet alle lange termijn COVID-patiënten op de IC hebben gelegen (Figuur 8). Opvallend is dat de ernst van de chronische klachten niet of nauwelijks gerelateerd is aan de ernst van de acute ziekte. De ernstigere chronische klachten bij de groep met de mildste acute ziekte komt waarschijnlijk door de bias van het doorverwijzen – alleen mensen die serieuzere klachten houden, worden doorverwezen. De klachten houden minimaal 6 maanden aan, al wordt de groep wel kleiner in de loop der tijd.
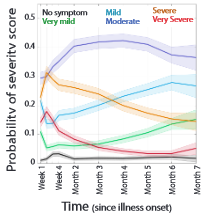
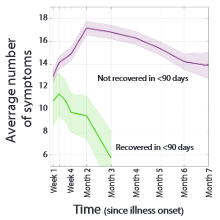
Bij het inzoomen op subgroepen valt een aantal zaken op. Mensen zonder klachten door COVID-19 en mensen met (zeer) ernstige ziekte hebben vaak nauwelijks een lange termijn fase, terwijl de matige vormen van ziekte relatief vaak lange termijneffecten geven (Figuur 9A). Opvallend is dat de mensen die na drie maanden nog niet hersteld zijn, ook na zeven maanden vaak nog erg veel klachten hebben. De trend neemt weliswaar langzaam af, maar het gemiddelde van 17 symptomen op twee maanden en 14 na zeven maanden suggereert dat dit meerdere jaren zou kunnen gaan duren (Figuur 9B).
De lange termijn klachten zijn zeer verschillend, mede doordat het virus op verschillende plekken kan toeslaan. De belangrijkste hypotheses voor post-covid zijn schade aan het zuurstofregulatiesysteem, een auto-immuunziekte, antilichaamcomplexen en persistente virusinfectie. Wetenschappers zijn hard aan het werk om een uniforme definitie te maken van wat lange termijn covid is. Een definitie is nodig om systematisch onderzoek te kunnen doen naar oorzaken en mechanisme(s).
Bij het inzoomen op subgroepen valt een aantal zaken op. Mensen zonder klachten door COVID-19 en mensen met (zeer) ernstige ziekte hebben vaak nauwelijks een lange termijn fase, terwijl de matige vormen van ziekte relatief vaak lange termijneffecten geven (Figuur 9A). Opvallend is dat de mensen die na drie maanden nog niet hersteld zijn, ook na zeven maanden vaak nog erg veel klachten hebben. De trend neemt weliswaar langzaam af, maar het gemiddelde van 17 symptomen op twee maanden en 14 na zeven maanden suggereert dat dit meerdere jaren zou kunnen gaan duren (Figuur 9B).
De lange termijn klachten zijn zeer verschillend, mede doordat het virus op verschillende plekken kan toeslaan. De belangrijkste hypotheses voor post-covid zijn schade aan het zuurstofregulatiesysteem, een auto-immuunziekte, antilichaamcomplexen en persistente virusinfectie. Wetenschappers zijn hard aan het werk om een uniforme definitie te maken van wat lange termijn covid is. Een definitie is nodig om systematisch onderzoek te kunnen doen naar oorzaken en mechanisme(s).
Figuur 8. Gezondheidsoverzicht drie maanden na 'herstel' van acute covid.
Een score van 100% is normaal functioneren, 0% totaal niet. Van donker naar licht ernstig en minder ernstig zieke patienten uit het ziekenhuis. De witte groep heeft niet in het ziekenhuis gelegen, maar is later verwezen.
Een score van 100% is normaal functioneren, 0% totaal niet. Van donker naar licht ernstig en minder ernstig zieke patienten uit het ziekenhuis. De witte groep heeft niet in het ziekenhuis gelegen, maar is later verwezen.
Waardoor ontstaat Long-Covid?
Het huidige coronavirus veroorzaakt véél meer dan alleen longontstekingen. Dat bevestigt pathologisch onderzoek bij mensen die aan of met covid-19 zijn overleden. Het virus veroorzaakt veel chronische en acute schade door het gehele lichaam. Pathologen vinden dit opmerkelijk. De oorzaak van Long-Covid is nog niet bekend. De hypotheses zijn postvirale vermoeidheid, auto-immuunziekte en persistente virusinfectie. De symptomen zijn ernstiger dan bij de meeste postvirale vermoeidheid. Auto-immuunziekte is nog niet aangetoond waar tegen deze reactie dan zou zijn. Het is wel aangetoond dat het virus in het lichaam blijft; mensen die drie maanden genezen zijn van COVID-19 hebben nog steeds virusdeeltjes in de darmen. Mogelijk heeft SARS-2 een superantigeen waardoor de persistente infectie leidt fel opvlammen van de ziekte.
Kinderen
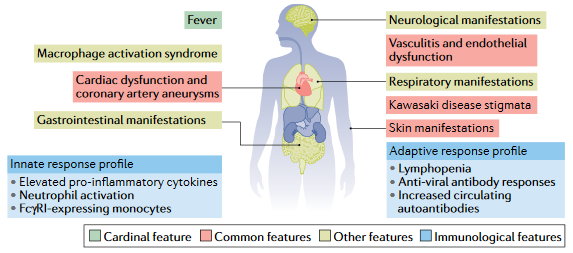
Het multisysteem inflammatoir syndroom bij volwassenen (MIS-A) en kinderen (MIS-C) is een levensbedreigende sepsis met gevolgen in vele organen (Figuur 10). Bij volwassenen gebeurt dit meestal na een longontsteking; kinderen waren meestal nog klachtenvrij. Antistoffen lijken op meerder manieren betrokken bij MIS-C, de antistofreceptoren (FcγR) op monocyten en de activatie van complement. De afweerreactie zorgt voor beschadiging van bloedvaten. In MIS-C bij kinderen wordt het afweersysteem weliswaar sterk geactiveerd, maar voor een korte periode. Hierbij worden ook de bloedvaten geactiveerd.
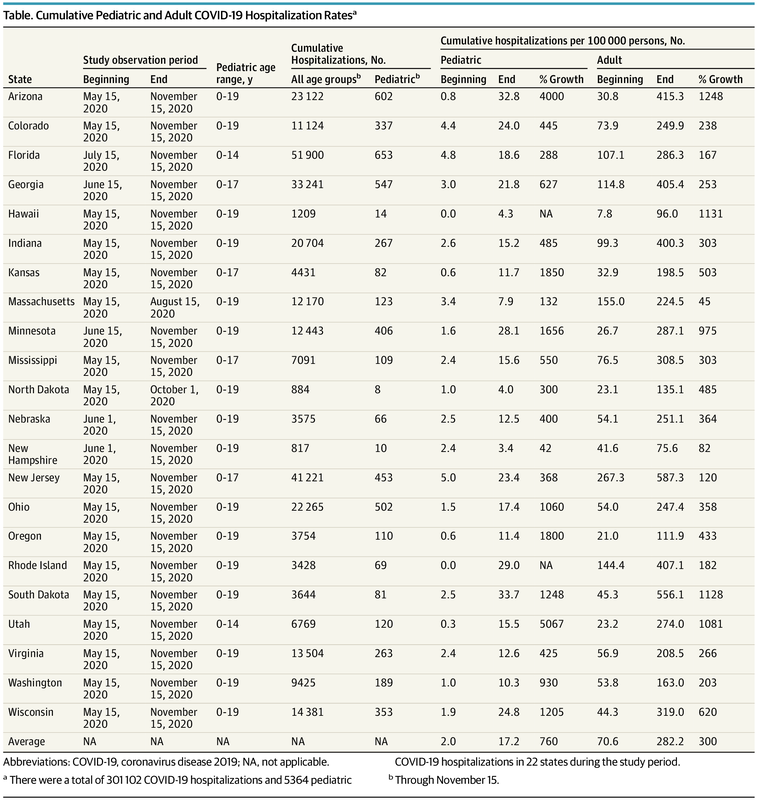
Recent Amerikaans onderzoek laat zien dat kinderen vaak worden opgenomen met COVID-19. Weliswaar minder vaak dan volwassenen, maar gecorrigeerd per 100.000 is het aantal kinderen in het ziekenhuis in veel staten 5% tot 10% van het aantal volwassenen. Wetende dat de klassieke risicogroepen vrijwel uitsluitend volwassenen zijn, geeft dit aan dat de ziekte verre van onschuldig is in kinderen (Figuur 10). Opvallend zijn de grote verschillen tussen staten in de verhouding tussen volwassen en kinderen, hetgeen zou kunnen wijzen op verschillende varianten van virus die circuleren in verschillende staten (Figuur 11). Andere verklaringen kunnen natuurlijk niet worden uitgesloten, dus nader onderzoek zou dit moeten bevestigen.
Recent Amerikaans onderzoek laat zien dat kinderen vaak worden opgenomen met COVID-19. Weliswaar minder vaak dan volwassenen, maar gecorrigeerd per 100.000 is het aantal kinderen in het ziekenhuis in veel staten 5% tot 10% van het aantal volwassenen. Wetende dat de klassieke risicogroepen vrijwel uitsluitend volwassenen zijn, geeft dit aan dat de ziekte verre van onschuldig is in kinderen (Figuur 10). Opvallend zijn de grote verschillen tussen staten in de verhouding tussen volwassen en kinderen, hetgeen zou kunnen wijzen op verschillende varianten van virus die circuleren in verschillende staten (Figuur 11). Andere verklaringen kunnen natuurlijk niet worden uitgesloten, dus nader onderzoek zou dit moeten bevestigen.
Figuur 10. Klinische en immunologische gevolgen van multisysteem inflammatoir syndroom bij kinderen (MIS-C)
Figuur 11. Ziekenhuisopnames van kinderen en volwassenen
Leeftijd
Net als andere doodsoorzaken treft ook SARS-2 ouderen meer en jongeren mensen minder, maar vanaf het begin van de epidemie was er geen aanleiding om aan te nemen dat sommige leeftijden resistent waren tegen ziekte (Figuur 16). Ook was vanaf het begin duidelijk dat veel mensen langdurig symptomen hielden nadat ze uit het ziekenhuis ontslagen waren, drie dagen koortsvrij, verbeterde conditie en minimaal 3 negatieve testen op verschillende dagen.
Oudere mensen, soms mensen-van-een-dag genoemd, hebben een relatief grote kans om te overlijden, door SARS-2 of vanwege comorbiditeit (andere ziektes). Voor jongere mensen is die kans kleiner. Hoewel kansen op overlijden, comorbiditeit, sterfte door SARS-2 en lange termijneffecten door SARS-2 in kinderen zeldzaam zijn, hebben deze toch een relatief grote impact op hun gezondheid. Indien acute en chronische sterfte door SARS-2 vergeleken wordt met andere sterfte per leeftijdsgroep, dan lijkt SARS-2 voor vrijwel elke leeftijdsgroep een belangrijke bijdrage in de ziekte en sterfte te hebben. Vanwege de risico’s bij kinderen wil AstraZeneca kijken naar vaccinatie van kinderen tussen de 6 en 17 jaar.
Oudere mensen, soms mensen-van-een-dag genoemd, hebben een relatief grote kans om te overlijden, door SARS-2 of vanwege comorbiditeit (andere ziektes). Voor jongere mensen is die kans kleiner. Hoewel kansen op overlijden, comorbiditeit, sterfte door SARS-2 en lange termijneffecten door SARS-2 in kinderen zeldzaam zijn, hebben deze toch een relatief grote impact op hun gezondheid. Indien acute en chronische sterfte door SARS-2 vergeleken wordt met andere sterfte per leeftijdsgroep, dan lijkt SARS-2 voor vrijwel elke leeftijdsgroep een belangrijke bijdrage in de ziekte en sterfte te hebben. Vanwege de risico’s bij kinderen wil AstraZeneca kijken naar vaccinatie van kinderen tussen de 6 en 17 jaar.
Figuur 12. Sterfte per leeftijdsgroep, begin juni 2020, Italië. Inmiddels zijn er ook casussen van overlijden tussen 10 en 19 bekend.
Luchtvervuiling verergert de ziekte
Luchtvervuiling speelt een belangrijke rol in COVID-19, zowel in de acute als chronische fase:
Een aantal studies kijkt specifiek naar bepaalde vormen van luchtvervuiling en hun impact.
Roken verergert COVID19 symptomen bij een onderzoek onder populatie tussen de 30 en 50 jaar oud.
De hoeveelheid fijnstof in de lucht varieert van rond de 8 microgram per kubieke meter in Noord-Nederland tot ongeveer 12 microgram in Oost-Brabant en Noord-Limburg. Houtkachels stoten vooral ultrafijnstof uit en dit zijn kleinere deeltjes die dieper in de longen komen, makkelijker worden opgenomen in het bloed en de hersenen dan gewoon fijnstof. Ondanks dat houtkachels vooral ultrafijnstof uitstoten zijn ze verantwoordelijk voor 30 à 39% van de fijnstof concentraties in woonwijken. De concentratie fijnstof door kachels is dan 2,5 tot 5 μg/m3. Ter vergelijking, 1 μg/m3 vergroot de kans op COVID-19 met een factor 9.4, op ziekenhuisopnames met een factor 3 en sterfte met 2.3. Simpele vermenigvuldiging levert dan bijna een factor 6 tot 12 hogere sterfte op alleen door houtrook, los van overige luchtvervuiling. Het reduceren van luchtvervuiling, en met name in woonwijken, heeft dus een grote impact op de sterfte door COVID-19. Verbod op hout stook zou dus een effectieve maatregel kunnen zijn tegen sterfte door COVID-19.
- Luchtverontreiniging veroorzaakt chronische ziekten zoals astma, COPD, longkanker, hartaandoeningen en diabetes. Veel van deze aandoeningen zijn vatbaar voor COVID-19-ziekenhuisopname, IC-opname en overlijden.
- Luchtverontreiniging vermindert de weerstand van de luchtwegen tegen bacteriële en virale infecties. Mogelijk worden mensen in gebieden met veel vervuiling vaker geïnfecteerd en ontwikkelen ze vaker COVID-19.
- Veel COVID-19-overlevenden krijgen meer last van hart, longen en andere orgaansystemen door luchtverontreiniging. Sociale ongelijkheid speelt hierbij ook een rol voor mensen die in meer vervuilde gebieden wonen.
- De gevolgen van luchtverontreiniging op hart- en chronische longaandoeningen is meer dan groot genoeg om sterk te pleiten voor schonere lucht omwille van de gezondheid.
Een aantal studies kijkt specifiek naar bepaalde vormen van luchtvervuiling en hun impact.
Roken verergert COVID19 symptomen bij een onderzoek onder populatie tussen de 30 en 50 jaar oud.
De hoeveelheid fijnstof in de lucht varieert van rond de 8 microgram per kubieke meter in Noord-Nederland tot ongeveer 12 microgram in Oost-Brabant en Noord-Limburg. Houtkachels stoten vooral ultrafijnstof uit en dit zijn kleinere deeltjes die dieper in de longen komen, makkelijker worden opgenomen in het bloed en de hersenen dan gewoon fijnstof. Ondanks dat houtkachels vooral ultrafijnstof uitstoten zijn ze verantwoordelijk voor 30 à 39% van de fijnstof concentraties in woonwijken. De concentratie fijnstof door kachels is dan 2,5 tot 5 μg/m3. Ter vergelijking, 1 μg/m3 vergroot de kans op COVID-19 met een factor 9.4, op ziekenhuisopnames met een factor 3 en sterfte met 2.3. Simpele vermenigvuldiging levert dan bijna een factor 6 tot 12 hogere sterfte op alleen door houtrook, los van overige luchtvervuiling. Het reduceren van luchtvervuiling, en met name in woonwijken, heeft dus een grote impact op de sterfte door COVID-19. Verbod op hout stook zou dus een effectieve maatregel kunnen zijn tegen sterfte door COVID-19.
John Jacobs
15.01.2021-06.03.2021
15.01.2021-06.03.2021